- Beiträge: 1755
Sidebar
- Forum
- PH-Forum
- LEBEN mit Pulmonaler Hypertonie
- Interventionelle Behandlungsverfahren der pulmonalen Hypertension im Kindesalter
Wenn Ihr Fragen habt, egal ob Smalltalk, Wissen, Medizinisches, Medikamente etc. stellt sie in diesem Forum
Interventionelle Behandlungsverfahren der pulmonalen Hypertension im Kindesalter
Interventionelle Behandlungsverfahren der pulmonalen Hypertension im KindesalterKonzepte jenseits medikamentöser TherapienInterventional treatment procedures in pediatric pulmonary hypertensionConcepts beyond pharmacological treatments Monatsschrift Kinderheilkunde volume 170, pages883–893 (2022) Cite this article
- 1107 Accesses
- Metricsdetails
OMNIA TEMPUS HABENT
Diagnose IPAH im Februar 2013, in Behandlung bei OA Dr. Ulrich Krüger, jetzt Dr. Fischer Herzzentrum Duisburg, Medikamente: Sildenafil, Bosentan jetzt Macitentan, Subkutane Treprostinilpumpe, seit Januar 2024 getunnelter ZVK mit externer Pumpe (Groshongkatheter), 24/7 Sauerstoff, Marcumar, Diuretika
Bitte Anmelden oder Registrieren um der Konversation beizutreten.
Der geschaffene R‑L-Shunt führt zur Dekompression des rechten Herzens mit verbesserter Rechtsherzfunktion und einer Erhöhung der linksventrikulären Vorlast mit Anstieg des HZV (Tab. 1 ), der PAP bleibt jedoch unverändert url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR18]18[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR24]24[/url. Zusätzlich wird die prognostisch ungünstige Überaktivierung des Sympathikus reduziert url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR25]25[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR26]26[/url.Eine weitere wichtige Indikation der AS sind PH-Krisen und/oder kardiale Synkopen. Dabei bewirken unterschiedliche Stressoren (Schmerz, Fieber etc.) durch ein zumeist hyperreagibles pulmonales Gefäßbett einen akuten massiven Druckanstieg in der Lunge, mit konsekutiv plötzlichem Füllungsverlust des linken Ventrikels, der folglich „trocken“ pumpt. Der daraus resultierende Low Cardiac Output manifestiert sich klinisch mit pektanginösen Schmerzen (koronararterielle Ischämie) bis hin zu Bewusstseinsverlust (zerebrale Minderperfusion) und Tod. Kinder, die sich mit solchen Krisen präsentieren, können im Intervall eine gut erhaltene RV-Funktion mit niedrigem rechtsatrialen Druck (RAP) haben und über dem interatrialen Defekt auch einen L‑R- bzw. bidirektionalen Shunt aufweisen. Im Fall der PH-Krise ermöglicht der geschaffene Defekt einen R‑L-Shunt als „Pop-off“-Ventil und erhält ein ausreichendes HZV auf Kosten einer zunehmenden generalisierten Zyanose (Tab. 1 ). Die Effektivität einer interatrialen Kommunikation ist sowohl für die Reduktion von Synkopen als auch bei Entwöhnung von einer ECMO belegt url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR27]27[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR28]28[/url.Derzeit wird die Indikation zur Herstellung einer interatrialen Kommunikation spät im Krankheitsverlauf gestellt, wenn bereits eine schwere RV-Dysfunktion vorliegt (Tab. 2 ). Dadurch erhöht sich jedoch das Risiko des Eingriffs, sodass die Intervention inzwischen zunehmend früher – wenn der zentrale Venendruck noch nicht exzessiv erhöht ist (RAP 9 ± 5 mm Hg) – überlegt werden sollte url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR17]17[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR29]29[/url. Die Festlegung des „optimalen“ Zeitpunkts ist anhand der publizierten Daten nicht möglich und Gegenstand künftiger Überlegungen.Tab. 2 Vergleich von interatrialem Shunt und Reversed Potts Shunt Technische AspekteNach transseptaler Punktion soll eine schrittweise graduelle Ballondilatation eine effektive Druckentlastung ohne Erzeugung einer übermäßigen Zyanose erzielen. Bei Kindern wird dafür ein Defektdurchmesser zwischen 4 und maximal 10 mm, bei Erwachsenen zwischen 8 und 10 mm als ideal angesehen. Die notwendige Größe des Defekts wird auch von der Höhe des RAP bestimmt url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR30]30[/url],[url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR31]31[/url],[url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR32]32[/url. Bei Rechtsherzversagen mit deutlich erhöhtem RAP sollte der Defekt nicht größer als 4 mm sein, um eine schwere Hypoxämie zu vermeiden url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR19]19[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR30]30[/url. Ist ein persistierendes Foramen ovale (PFO) vorhanden, kann dieses schrittweise mithilfe der Ballondilatation aufgedehnt werden. Um eine unkontrollierte Hypoxämie zu vermeiden, sollte immer ein ASD-Okkluder zum evtl. Verschluss eines zu großen Defekts zur Verfügung stehen. Andererseits verschließen sich im Langzeitverlauf 10–30 % der Defekte, die mithilfe der Ballondilatation generiert wurden, spontan url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR19]19[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR33]33[/url.Bei besonders dicken Septen ist die Herstellung eines effektiven interatrialen Shunts durch alleinige Ballondilatation evtl. nicht möglich. Um auch in diesen Fällen definierte Defekte zu kreieren, werden Stents oder fenestrierte Okkluder notwendig [ 13 , 17 , 34 , 35 ]. Ein speziell für diesen Zweck entwickeltes Implantat, der Atrial Flow Regulator (AFR™, Occlutech, Schweden; Abb. 2 ), ist eine Weiterentwicklung des ASD-Okkluders. In das aus Nitinol bestehenden Doppelscheibenimplantat ist ein vordefinierter zentraler Defekt eingearbeitet. Es sind Okkluder mit Defektgrößen von 6, 8 und 10 mm erhältlich, das Shunt-Volumen kann dadurch individuell festgelegt werden, auch dann, wenn beispielsweise der initial mithilfe der Ballondilatation geschaffene Defekt zu groß war url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR36]36[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR37]37[/url. Seit der Erstbeschreibung 2015 wird diese Methode sowohl bei der PAH-assoziierten Rechtsherzinsuffizienz als auch bei Linksherzinsuffizienz angewendet url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR37]37[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR38]38[/url. Die publizierten Erfahrungen deuten darauf hin, dass die Anwendung dieses Device sicher ist und praktikabler als Stents oder eigenhändig fenestrierte ASD-Okkluder. Auch für das Kindesalter liegen bereits erste Erfahrungen vor url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR39]39[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR40]40[/url.Abb. 2Ziel ist die Balance zwischen der Steigerung des HZV und einer tolerierbaren Hypoxämie

Daten über die Langzeitprognose nach Herstellung eines interatrialen Shunts sind aufgrund mangelnder kontrollierter Studien limitiert. Basierend auf den bei Kindern vorliegenden Erfahrungen mit der Anwendung bei angeborenen Herzfehlern und Kardiomyopathien ist die Methode als relativ sicher einzustufen, vorausgesetzt sie wird in Zentren mit entsprechender Expertise für derartige Interventionen und für PH durchgeführt. Die periprozedurale Mortalität beträgt für Kinder und Erwachsene 5–10 % url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR17]17[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR18]18[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR33]33[/url. Die Mortalität erhöht sich, je ausgeprägter das Rechtsherzversagen zum Zeitpunkt der Intervention ist, zumeist aufgrund einer unerwartet ausgeprägten Hypoxämie. Entsprechend den aktuellen Leitlinien stellen ein RAP > 20 mm Hg, ein PVRI > 55 Wood Units (WU)/m2 oder ein LVEDP > 18 mm Hg und eine Sauerstoffsättigung < 90 % bei Raumluft eine Kontraindikation dar. In diesen Fällen beträgt die Mortalität bis zu 25 % url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR15]15[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR18]18[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR33]33[/url.Bei Kindern wird ein Defektdurchmesser zwischen 4 und maximal 10 mm als ideal angesehen
OMNIA TEMPUS HABENT
Diagnose IPAH im Februar 2013, in Behandlung bei OA Dr. Ulrich Krüger, jetzt Dr. Fischer Herzzentrum Duisburg, Medikamente: Sildenafil, Bosentan jetzt Macitentan, Subkutane Treprostinilpumpe, seit Januar 2024 getunnelter ZVK mit externer Pumpe (Groshongkatheter), 24/7 Sauerstoff, Marcumar, Diuretika
Bitte Anmelden oder Registrieren um der Konversation beizutreten.
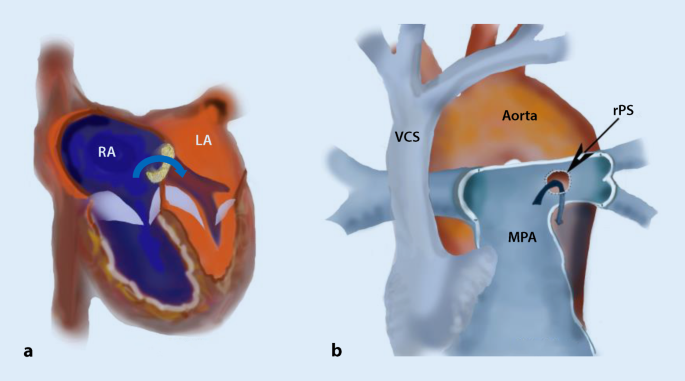
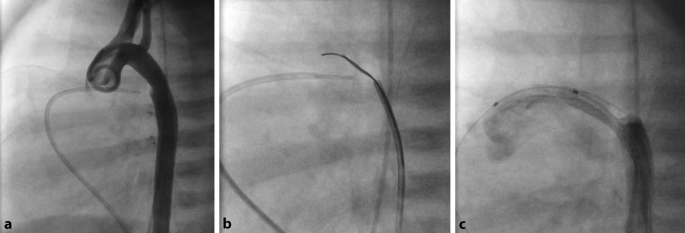
Das Konzept ist, bei suprasystemischer PH einen Blutfluss in die entgegengesetzte Richtung (R‑L) aus der Pulmonalarterie (PA) in die Aorta zu gewährleisten und damit eine Entlastung der unter Hochdruck stehenden Lungengefäße – im Idealfall einen Druckausgleich zwischen System- und Pulmonalkreislauf, ähnlich der EM-Physiologie – zu erreichen (Tab. 1 ). Die Druckentlastung führt zur Dekompression des RV und zu einer Verbesserung der RV-Funktion sowie durch den Rückgang des nach links gerichteten Shift des interventrikulären Septums zu einer verbesserten diastolischen Füllung des LV. Im Gegensatz zum interatrialen Shunt kommt es beim rPS zu einer Untersättigung ausschließlich der unteren Körperhälfte. Die sichergestellte normale Aufsättigung der koronararteriellen und zerebralen Perfusion stellt den Hauptvorteil im Vergleich dar.Technische AspekteDie Erstbeschreibung beruht auf einem chirurgischen Verfahren via lateraler Thorakotomie, bei dem die LPA direkt mit der Aorta descendens anastomosiert wird, im Einzelfall aber auch ein Conduit implantiert werden muss url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR42]42[/url. Diese Operation wird ohne Herz-Lungen-Maschine (HLM) durchgeführt. In manchen Zentren erfolgt sie prospektiv unter extrakorporaler Kreislaufunterstützung (ECMO), um die damit einhergehenden hämodynamischen Veränderungen besser zu kontrollieren url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR42]42[/url],[url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR43]43[/url],[url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR44]44[/url.Katheterinterventionell kann ein funktioneller rPS durch eine Stent-Implantation in den Ductus arteriosus oder durch Konnexion von LPA und Aorta mithilfe der Punktion oder Radiofrequenzperforation und anschließender Stent-Implantation erfolgen url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR45]45[/url],[url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR46]46[/url],[url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR47]47[/url; Letztere ist mit einer deutlich höheren Komplikationsrate verbunden url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR45]45[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR48]48[/url.Die Stent-Implantation in den Ductus arteriosus ist ein gut etabliertes Verfahren, das bei ductusabhängigen Herzfehlern schon lange eingesetzt wird und mittlerweile auch bei unterschiedlichen PH-Formen (präkapillär sowie postkapillär z. B. bei Borderline-LV mit PH) zur Anwendung kommt [ 11 , 46 , 49 , 50 ]. Oft kann ein rudimentärer Ductus arteriosus oder eine aortale Ductus-Ampulle angiographisch dargestellt, rekanalisiert und mithilfe der graduellen Ballondilatation und schließlich Stent-Implantation wiedereröffnet werden (Abb. 3 ). Grundvoraussetzungen für alle Methoden sind die Durchführung durch erfahrene Interventionisten, die ECMO-Bereitschaft und ein chirurgisches Team im Hintergrund.Abb. 3Die normale Aufsättigung der koronararteriellen und zerebralen Perfusion ist beim rPS sichergestellt
Die Anwendung des rPS erfolgte bisher vorwiegend bei Patienten mit suprasystemischer PH. Bei systemischem oder subsystemischem PAP wirkt sich der daraus resultierende L‑R-Shunt negativ auf das pulmonale Gefäßbett aus; dies gilt auch bei Patienten mit nur intermittierend suprasystemischen Druckwerten (z. B. nur bei Belastung). Auch bei einem sehr dysfunktionalen RV, der keinen adäquaten Druck mehr aufbauen kann, wird über den rPS kein effektiver R‑L-Shunt erreicht url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR53]53[/url. Ein unidirektionaler rPS durch chirurgische Implantation eines klappentragenden Conduits ermöglicht einen selektiven R‑L-Shunt, während eine Shunt-Umkehr (L‑R-Shunt) bei niedrigeren pulmonalen Druckverhältnissen verhindert wird url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR43]43[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR44]44[/url.Reversed Potts Shunt bei interatrialer Kommunikation.Eine besondere Überlegung ergibt sich bei Patienten mit bereits bestehendem ASD, über den je nach PAP und Compliance des RV ein L‑R- oder R‑L-Shunt bestehen kann. Bei großem Defekt, der durch einen R‑L-Shunt zur Füllung des LV beiträgt, kann die Anlage des rPS durch Entlastung des RV einen akuten Abfall der LV-Füllung bis hin zu einem fatalen Abfall des HZV induzieren bzw. verstärken (Tab. 1 ). Daher sollten große ASD vor oder im Rahmen der Potts-Shunt-Anlage verschlossen oder verkleinert werden (3–6 mm, url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR44]44[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR55]55[/url). Kann ein ASD nicht interventionell verschlossen oder größenreduziert werden, bedarf es einer sorgfältigen Abwägung des Risikos eines operativen Verschlusses gegen den Benefit des rPS. Aktuell gibt es keine einheitlichen Richtlinien für solche Szenarien.Risiko und LangzeitverlaufPositive hämodynamische Effekte, die durch einen rPS erreicht werden, führen über einen Abfall des PAP mit nachfolgender Dekompression des RV zu einer Verbesserung der Rechtsherzfunktion, der Belastbarkeit und der WHO-Funktionsklasse. Bei kleineren Kindern konnte ein verbessertes Gedeihen gezeigt werden. Am beeindruckendsten ist, dass in zahlreichen Fällen auch die medikamentöse Therapie mit systemischen Prostazyklinen beendet werden konnte url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR56]56[/url],[url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR57]57[/url],[url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR58]58[/url. Die kürzlich publizierte internationale Potts-Registerstudie fasst die Langzeitergebnisse von insgesamt 110 Kindern zusammen. Das 5‑Jahres-Überleben betrug 58 % für die Gesamtpopulation und 68 % für diejenigen, die nach Hause entlassen werden konnten. Diese Daten sind nahezu vergleichbar mit dem Überleben von Kindern mit PH nach einer LTX (5-Jahres-Überleben: iPAH 64 %, non-iPAH 43 %, url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR58]58[/url). Dies deutet darauf hin, dass der rPS nicht nur eine effiziente lebensverlängernde Maßnahme vor Transplantation, sondern auch eine Alternative dazu sein kann. Bei Patienten mit suprasystemischem PAP und RV-Versagen scheint der rPS einer interatrialen Kommunikation überlegen zu sein url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR53]53[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR54]54[/url.Ein zu großer Shunt trägt das Risiko eines akuten Abfalls des systemischen Auswurfs
Dennoch ist der rPS mit einem relativ hohem Risiko verbunden; die Krankenhausmortalität beträgt 15 % url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR58]58[/url. Unter den interventionellen Methoden wies der durch eine Nadelperforation hergestellte Shunt eine Mortalität bis zu 40 % auf, weswegen dieses Verfahren teilweise bereits wieder verlassen wurde url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR45]45[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR48]48[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR53]53[/url. Darüber hinaus haben Patienten auf der Intensivstation, mit medikamentöser Kreislaufunterstützung oder an der ECMO sowie Patienten mit vorbestehender Lungenerkrankung und Hypoxie ein höheres Risiko. Die meisten im Krankenhaus dokumentierten Todesfälle waren auf ein Herz-Kreislauf-Versagen durch einen akuten Abfall des HZV aufgrund eines unkontrollierten Shunt-Flusses (s. Abschnitt „Hämodynamische Aspekte“) zurückzuführen url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR52]52[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR58]58[/url. Engmaschige Verlaufskontrollen sind notwendig, da sich bei Stents Obstruktionen und bei klappendtragenden Conduits Dysfunktion durch Insuffizienz oder Verkalkung entwickeln können url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR44]44[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR52]52[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR58]58[/url. Eine Antikoagulation mit Aspirin, evtl. auch in Kombination mit Clopidogrel, sowie eine Endokarditsprophylaxe bei klappentragenden Conduits sind nötig url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR48]48[/url.Vor der Anlage eines rPS sollte im Hinblick auf eine mögliche LTX das Transplantationsteam einbezogen werden, da ein solcher Shunt ein perioperatives Risiko im Rahmen der Transplantation darstellen kann. Interventionell etablierte rPS können unmittelbar vorher mit einem Device verschlossen werden url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR52]52[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR59]59[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR60]60[/url.Derzeit besteht keine explizite Empfehlung hinsichtlich der Patientenselektion und Kontraindikation. Der rPS wurde als Endstage-Therapieverfahren bei schwerer suprasystemischer PH mit RV-Versagen eingeführt. Ob dieses Verfahren bereits früher im Krankheitsverlauf implementiert werden sollte, wird diskutiert. In diesem Fall wäre der unidirektionale Shunt die Methode der Wahl. In Zukunft bleibt zu klären, ob und wie dies auch bei kleineren Kindern – idealerweise interventionell – angewendet werden kann.Daten der Potts-Registerstudie deuten darauf hin, dass rPS auch eine Alternative zur LTX sein kann
OMNIA TEMPUS HABENT
Diagnose IPAH im Februar 2013, in Behandlung bei OA Dr. Ulrich Krüger, jetzt Dr. Fischer Herzzentrum Duisburg, Medikamente: Sildenafil, Bosentan jetzt Macitentan, Subkutane Treprostinilpumpe, seit Januar 2024 getunnelter ZVK mit externer Pumpe (Groshongkatheter), 24/7 Sauerstoff, Marcumar, Diuretika
Bitte Anmelden oder Registrieren um der Konversation beizutreten.
Die PADN stellt eine neue, minimal-invasive katheterbasierte Methode dar, bei der die Sympathikusaktivierung ohne bzw. mit nur minimalen systemischen Nebenwirkungen blockiert werden kann. Dies erfolgt durch Ablation im Bereich der PA-Bifurkation, die perivaskulär mit einem dichten Nervengeflecht aus vorwiegend sympathischen Nervenfasern ausgestattet ist. Die häufigsten interventionellen Methoden sind die Radiofrequenzablation und die Ablation mithilfe einer Energieabgabe durch endovaskulären Ultraschall url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR68]68[/url], [url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR69]69[/url. Der Ablationskatheter wird in den PA-Hauptstamm eingebracht und Energie an die in der Adventitia gelegenen Nervenfasern abgegeben. Die aktuell verfügbaren Daten über die Anwendung der PADN bei Patienten mit unterschiedlichen PH-Ätiologien deuten darauf hin, dass dieses Verfahren sicher durchgeführt werden kann sowie mit günstigen hämodynamischen Effekten und einer Verbesserung der Belastbarkeit assoziiert ist url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR68]68[/url],[url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR69]69[/url],[url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR70]70[/url.Trotz dieser vielversprechenden Ergebnisse muss diese Methode bis zum Vorliegen größerer Studienergebnisse als eine noch experimentelle Maßnahme angesehen werden. Die PADN ist eine irreversible und letztlich gewebszerstörende Prozedur. Langzeitdaten von Patienten, die mit diesem Verfahren behandelt wurden, stehen noch aus. Bei Kindern mit PH wurde die PADN bislang noch nicht durchgeführt. Das Konzept, die erhöhte Sympathikusaktivierung ohne systemische Nebenwirkungen zu reduzieren, könnte aber auch für Kinder eine vielversprechend additive therapeutische Option darstellen.BallonangioplastieBei Erwachsenen kommt dieses Verfahren hauptsächlich bei der CTEPH als Alternative zur operativen pulmonalen Endarteriektomie zur Anwendung url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR10]10[/url. Im Kindesalter ist die CTEPH selten; hier wird die Ballonangioplastie häufig bei komplexen Herzfehlern mit segmentaler PH eingesetzt (z. B. bei Pulmonalatresie mit VSD und MAPCA, url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR71]71[/url],[url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR72]72[/url],[url=https://link.springer.com/article/10.1007/s00112-022-01583-9#ref-CR73]73[/url). Ziel ist die Rekrutierung von Pulmonalgefäßen, um den Gesamtquerschnitt des pulmonalen Gefäßbetts zu erhöhen und damit den PVR zu senken. Die Dilatation stenotischer Gefäße wird im Sinne einer kombinierten Strategie zusammen mit chirurgischen Verfahren mitunter auch in Kombination mit pulmonalvasoaktiven Therapien durchgeführt.Fazit für die PraxisDie PADN ist bislang als eine experimentelle Maßnahme anzusehen
- Die Behandlung von Patienten mit pulmonaler Hypertension (PH) erfordert eine differenzierte und interdisziplinäre Vorgehensweise.
- Die oben genannten interventionellen Maßnahmen stellen eine effiziente therapeutische Erweiterung – additiv zu den bereits etablierten medikamentösen Therapien – dar. Deren Einsatz sollte nach kritischer individueller Risiko-Nutzen-Abwägung erfolgen.
- Algorithmen für eine adäquate Patientenselektion sowie technische Weiterentwicklungen von Implantaten, die auch im Kindesalter anwendbar sind, werden in Zukunft die Möglichkeiten und die Sicherheit dieser Verfahren steigern und deren Anwendung vielleicht auch in früheren Krankheitsstadien möglich machen. Damit könnte die Gesamtprognose betroffener Patienten weiter verbessert werden.
OMNIA TEMPUS HABENT
Diagnose IPAH im Februar 2013, in Behandlung bei OA Dr. Ulrich Krüger, jetzt Dr. Fischer Herzzentrum Duisburg, Medikamente: Sildenafil, Bosentan jetzt Macitentan, Subkutane Treprostinilpumpe, seit Januar 2024 getunnelter ZVK mit externer Pumpe (Groshongkatheter), 24/7 Sauerstoff, Marcumar, Diuretika
Bitte Anmelden oder Registrieren um der Konversation beizutreten.
