- Beiträge: 1728
Sidebar
- Forum
- PH-Forum
- Forschung und Wissen
- Langzeit-Sauerstofftherapie bei präkapillärer pulmonaler Hypertonie – SOPHA-Stud
Langzeit-Sauerstofftherapie bei präkapillärer pulmonaler Hypertonie – SOPHA-Stud
08 Dez 2024 15:51 #2292
von danny
OMNIA TEMPUS HABENT
Diagnose IPAH im Februar 2013, in Behandlung bei OA Dr. Ulrich Krüger, jetzt Dr. Fischer Herzzentrum Duisburg, Medikamente: Sildenafil, Bosentan jetzt Macitentan, Subkutane Treprostinilpumpe, seit Januar 2024 getunnelter ZVK mit externer Pumpe (Groshongkatheter), 24/7 Sauerstoff, Marcumar, Diuretika
Langzeit-Sauerstofftherapie bei präkapillärer pulmonaler Hypertonie – SOPHA-Stud wurde erstellt von danny
Langzeit-Sauerstofftherapie bei präkapillärer pulmonaler Hypertonie – SOPHA-Studie
Primäres ErgebnisDie 6MWD verbesserte sich bei Patienten, die eine O2-Behandlung erhielten, sowohl im intraindividuellen Vergleich aller Patienten (42,2 ± 34,2 m, p = 0,003, Tabelle
3
) als auch in der Interventions- vs. Kontrollgruppe (O2 38,9 ± 33,87 m vs. Kontrolle − 12,3 ± 21,83 m, p = 0,015, Abb.
2
, Tabelle
4
) signifikant. Die Per-Protokoll-Analyse bestätigte die Ergebnisse ( p = 0,003 LTOT in der primären und sekundären Interventionsgruppe; p = 0,015 LTOT vs. kein O2 ) . Die Analyse des primären Endpunkts 6MWD mit O2 - Gabe zeigte eine Tendenz zur Verbesserung für alle Patienten, die LTOT erhielten (alle Patienten: 35 ± 81,6 m Verbesserung durch LTOT; p = 0,091) und für die Interventions- vs. Kontrollgruppe (O2 - Gruppe 47,8 ± 88,9 m vs. Kontrolle − 11,5 ± 21,4 m).Tabelle 3: Veränderungen während der Langzeit-Sauerstoffbehandlung (gepoolte Stichprobe, primäre und sekundäre Interventionsgruppe).
Abb. 2
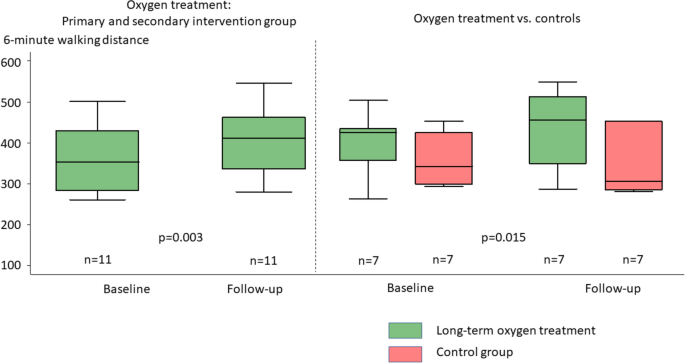 Boxplots zum primären Endpunkt 6-Minuten-Gehstrecke. Patienten verbesserten die 6-Minuten-Gehstrecke unter langfristiger Sauerstoffbehandlung signifikant, sowohl bei intraindividuellen Veränderungen der primären und sekundären Interventionsgruppe als auch bei Sauerstoffbehandlung vs. Kontrollen.
Tabelle 4 Behandlungseffekte der Langzeit-Sauerstoffbehandlung (Veränderungen in der Interventions- und Kontrollgruppe).
Sekundäre Ergebnisse (Tabellen
3
und
4
)Bei FEV1/maximaler Vitalkapazität (FEV1/% VC max) zeigte sich eine Verbesserungstendenz mit einem Anstieg in der Interventionsgruppe und einem Rückgang in der Kontrollgruppe ( p = 0,09). Dieses Ergebnis wurde jedoch durch die Analyse der gepoolten Daten der Patienten, die LTOT erhielten, nicht bestätigt, da sich die Lungenfunktionsparameter nicht signifikant änderten (Tabellen
3
und
4
).In der Per-Protokoll-Analyse zeigte die Interventionsgruppe eine signifikante Abnahme von sPAP ( p = 0,020) und mPAP ( p = 0,019) im Vergleich zur Kontrollgruppe und eine Tendenz zur Abnahme der Herzfrequenz ( p = 0,055, Daten nicht gezeigt). Dieser Befund ließ sich jedoch mit dem Intention-to-Treat-Analyseset nicht bestätigen. Darüber hinaus zeigten Patienten, die O2 erhielten, eine Tendenz zur Verbesserung der körperlichen Funktionsfähigkeit (SF-36-Fragebogen, p = 0,091, Tabelle
4
), die in der Per-Protokoll-Analyse stärker ausgeprägt war ( p = 0,07, Daten nicht gezeigt), aber bei der intraindividuellen Wirkung der LTOT nicht festgestellt werden konnte. In der Per-Protokoll-Analyse gab es auch eine Tendenz zur Verbesserung der körperlichen Rollenfunktion ( p = 0,067) und des körperlichen Summenscores ( p = 0,073, Daten nicht gezeigt).
Boxplots zum primären Endpunkt 6-Minuten-Gehstrecke. Patienten verbesserten die 6-Minuten-Gehstrecke unter langfristiger Sauerstoffbehandlung signifikant, sowohl bei intraindividuellen Veränderungen der primären und sekundären Interventionsgruppe als auch bei Sauerstoffbehandlung vs. Kontrollen.
Tabelle 4 Behandlungseffekte der Langzeit-Sauerstoffbehandlung (Veränderungen in der Interventions- und Kontrollgruppe).
Sekundäre Ergebnisse (Tabellen
3
und
4
)Bei FEV1/maximaler Vitalkapazität (FEV1/% VC max) zeigte sich eine Verbesserungstendenz mit einem Anstieg in der Interventionsgruppe und einem Rückgang in der Kontrollgruppe ( p = 0,09). Dieses Ergebnis wurde jedoch durch die Analyse der gepoolten Daten der Patienten, die LTOT erhielten, nicht bestätigt, da sich die Lungenfunktionsparameter nicht signifikant änderten (Tabellen
3
und
4
).In der Per-Protokoll-Analyse zeigte die Interventionsgruppe eine signifikante Abnahme von sPAP ( p = 0,020) und mPAP ( p = 0,019) im Vergleich zur Kontrollgruppe und eine Tendenz zur Abnahme der Herzfrequenz ( p = 0,055, Daten nicht gezeigt). Dieser Befund ließ sich jedoch mit dem Intention-to-Treat-Analyseset nicht bestätigen. Darüber hinaus zeigten Patienten, die O2 erhielten, eine Tendenz zur Verbesserung der körperlichen Funktionsfähigkeit (SF-36-Fragebogen, p = 0,091, Tabelle
4
), die in der Per-Protokoll-Analyse stärker ausgeprägt war ( p = 0,07, Daten nicht gezeigt), aber bei der intraindividuellen Wirkung der LTOT nicht festgestellt werden konnte. In der Per-Protokoll-Analyse gab es auch eine Tendenz zur Verbesserung der körperlichen Rollenfunktion ( p = 0,067) und des körperlichen Summenscores ( p = 0,073, Daten nicht gezeigt).
DiskussionDie SOPHA-Studie war die erste prospektive, randomisierte, kontrollierte klinische Parallelgruppenstudie, in der die Wirkung von LTOT über 12 Wochen bei Patienten mit PAH und rezidivierender oder persistierender CTEPH mit leichter Hypoxämie in Ruhe und/oder bei Belastung einschließlich hämodynamischer Messungen unter gezielter PH-Therapie untersucht wurde. LTOT führte zu einer signifikanten und klinisch relevanten Verbesserung der körperlichen Leistungsfähigkeit von 42 m innerhalb von 3 Monaten nach Beginn der LTOT. Unter O 2 -Substitution gab es keine signifikanten Änderungen der Funktionsklasse, der Hämodynamik, der echokardiografischen und Laborparameter. Es konnte eine Tendenz zur Verbesserung der Lebensqualität, insbesondere der körperlichen Funktionsfähigkeit, nachgewiesen werden. Im Vergleich zu Patienten, die keine LTOT erhielten, profitierten Patienten, die LTOT erhielten, mit einer signifikanten Verbesserung der 6MWD von > 40 m über den Studienzeitraum.Hypoxämie bei PAH ist üblicherweise mit einem Ventilations-Perfusions-Missverhältnis, verringerter gemischtvenöser Sauerstoffsättigung, verringerter Diffusionskapazität, Shunts, angeborener Herzinsuffizienz und Lebererkrankungen verbunden 14. Es fehlen verlässliche Daten zur LTOT bei PAH und CTEPH 1. Basierend auf den Belegen aus früheren COPD-Studien wird die O2 - Therapie in den aktuellen Leitlinien als Klasse I Level C empfohlen, wenn der arterielle O2-Partialdruck in Ruhe < 60 mmHg beträgt 1. Patienten mit PAH/CTEPH und Hypoxämie während der Belastung profitieren von einer standardisierten O2- Substitution mit niedrigem Flow in Ruhe hinsichtlich der körperlichen Leistungsfähigkeit (6MWD), der Lebensqualität und der Funktionsklasse 8. Andererseits profitierten die meisten Patienten mit Eisenmenger-Syndrom nicht von der O2 - Gabe, was höchstwahrscheinlich am intrakardialen Shunt liegt , der keine Erhöhung der SpO2 zuließ 5. Die Wirkungen der O2-Therapie bleiben jedoch widersprüchlich .Da Sauerstoff als starker pulmonaler Vasodilatator wirkt 14 , könnten weitere Behandlungsvorteile in einer Verbesserung der Muskelökonomie und -kraft durch erhöhte Sauerstoffversorgung liegen.In der vorliegenden Studie führte LTOT zu einer signifikanten Verbesserung der 6MWD unabhängig von der O2 - Substitution während des Belastungstests. Eine signifikante Verbesserung konnte sowohl bei allen Patienten, die O2 erhielten (intraindividueller Vergleich), als auch bei der Interventions- vs. Kontrollgruppe für 6MWD ohne und mit O2 beobachtet werden . Der intraindividuelle Vergleich mit der O2 - Gabe während der 6MWD zeigte eine Verbesserung im Trend, die möglicherweise durch die geringe Stichprobengröße oder die zusätzliche Schwierigkeit, während des Tests ein Sauerstoffgerät zu tragen oder zu ziehen, verursacht wurde. Im Vergleich zu früheren Studien mit PH-Patienten verbesserte sich die FC im Verlauf der Studie nicht. Es gab nur eine Tendenz hinsichtlich der Verbesserung der Skalen zur körperlichen Funktionsfähigkeit im QoL-Fragebogen. Die Ergebnisse dieser Studie unterstützen die langfristige O2 - Substitution bei Patienten mit PAH und leichter Hypoxämie in Ruhe und/oder während der Belastung. Eine Verbesserung des Behandlungsstandards durch Optimierung der O2 - Substitution durch die Krankenkassen ist gerechtfertigt.In diese Studie wurden nur Patienten mit leichter Hypoxie in Ruhe und während des Trainings einbezogen, da die Einbeziehung von Patienten mit schwerer Entsättigung in eine randomisierte, kontrollierte Studie mit der Möglichkeit einer 12-wöchigen Verzögerung der O2 - Supplementierung innerhalb der Kontrollgruppe unethisch erscheinen würde. Dies könnte die Wirkung von LTOT beeinflusst haben, da die Hypoxie nur leicht war.In unserer Studie verstarben zwei Patienten, einer an einer schweren SARS-CoV2 - assoziierten Lungenentzündung im LTOT-Arm und einer aufgrund einer Niereninsuffizienz, die in der Kontrollgruppe zu einer Rechtsherzinsuffizienz führte. Frühere Studien 2 , 15 zeigten eine signifikante Verbesserung der Hämodynamik, insbesondere des PVR nach akuter Exposition mit O2 bei Patienten mit PAH/CTEPH. In dieser Studie wurden die Untersuchungen während der RHC ohne O2 durchgeführt, um die langfristige Wirkung von O2 zu messen und nicht die akute Wirkung, die zuvor beschrieben wurde 15 , 16. Es gab keine signifikante Änderung der hämodynamischen Parameter in der Intention-to-Treat-Gruppe, obwohl es in der Interventionsgruppe bei der Per-Protokoll-Bewertung eine signifikante Verbesserung von mPAP ( p = 0,020), sPAP ( p = 0,019) und der Herzfrequenz ( p = 0,055) gab.Darüber hinaus wurden keine signifikanten Veränderungen bei echokardiografischen, WHO FC-, PFT- und Laborparametern (z. B. NTproBNP) beobachtet. Daten zur Lebensqualität deuten auf einen potenziellen Nutzen in Bezug auf Lebensqualitätsskalen hin, die mit körperlichen Funktionen in Zusammenhang stehen. Die Auswirkungen von LTOT auf klinische Parameter sollten in zukünftigen Studien mit randomisierten, kontrollierten Studien größeren Umfangs untersucht werden.Zu den Stärken dieser Studie gehört das randomisierte, kontrollierte Studiendesign mit Verblindung der Prüfer des primären Endpunkts. Die Durchführung einer monozentrischen klinischen Studie wies mehrere Einschränkungen auf. Da leichte Hypoxämie bei Patienten mit PAH und CTEPH selten auftritt, gab es Rekrutierungsschwierigkeiten. Darüber hinaus wurde die Studie während der SARS-CoV- 2- Pandemie durchgeführt, was zu einem Rekrutierungsstopp über einen längeren Zeitraum führte und zu einer Änderung mit Verringerung der rekrutierten Patienten und der statistischen Aussagekraft führte, da die Studie in einem einzigen Zentrum durchgeführt wurde. Darüber hinaus wurde CPET zur Bewertung der O2 - Aufnahme aus den Studienbewertungen bei diesen Patienten entfernt, was für die Interpretation der LTOT-Effekte wünschenswert gewesen wäre. Die Patienten wurden während der Studie nicht verblindet, was zu verzerrten Ergebnissen und einem vorzeitigen Abbruch im Arm ohne O2 geführt haben könnte ( Abb. 1 ). Darüber hinaus lagen Wirksamkeitsdaten nicht von allen Patienten vor, was durch doppelte Bewertungen im Fall des 6MWD mit und ohne O2-Zufuhr verursacht worden sein könnte . Darüber hinaus war die Studie nicht darauf ausgelegt, signifikante Änderungen anderer klinischer Parameter zu erkennen. Aufgrund der geringen Stichprobengröße wurde der Effekt der LTOT bei allen Patienten mit präkapillärer PH ohne Differenzierung der Subtypen analysiert, was keine Rückschlüsse auf unterschiedliche Effektstärken zulässt. Daher sollte der klinische Effekt der LTOT in größeren klinischen Studien untersucht werden. Weitere Studien sind erforderlich, um den Effekt in verschiedenen diagnostischen Untergruppen zu unterscheiden und die Wirkungsweisen bei diesen Patienten weiter zu erarbeiten. Aufgrund der geringen Stichprobengröße wurde der Effekt der LTOT bei allen Patienten mit präkapillärer PH ohne Differenzierung der Subtypen analysiert, was keine Rückschlüsse auf unterschiedliche Effektstärken zulässt.Diese Studie unterstreicht die Bedeutung der LTOT hinsichtlich der körperlichen Leistungsfähigkeit von Patienten mit PAH und CTEPH. Unabhängig von der akuten Substitution zeigte sich sowohl bei allen Patienten, die LTOT erhielten, als auch in der LTOT-vs.-Kontrollgruppe eine statistisch signifikante und klinisch relevante Verbesserung der 6MWD. Die Auswirkungen der LTOT auf Lebensqualität, Hämodynamik, echokardiografische und Laborparameter sollten in weiteren, groß angelegten Studien untersucht werden.

DiskussionDie SOPHA-Studie war die erste prospektive, randomisierte, kontrollierte klinische Parallelgruppenstudie, in der die Wirkung von LTOT über 12 Wochen bei Patienten mit PAH und rezidivierender oder persistierender CTEPH mit leichter Hypoxämie in Ruhe und/oder bei Belastung einschließlich hämodynamischer Messungen unter gezielter PH-Therapie untersucht wurde. LTOT führte zu einer signifikanten und klinisch relevanten Verbesserung der körperlichen Leistungsfähigkeit von 42 m innerhalb von 3 Monaten nach Beginn der LTOT. Unter O 2 -Substitution gab es keine signifikanten Änderungen der Funktionsklasse, der Hämodynamik, der echokardiografischen und Laborparameter. Es konnte eine Tendenz zur Verbesserung der Lebensqualität, insbesondere der körperlichen Funktionsfähigkeit, nachgewiesen werden. Im Vergleich zu Patienten, die keine LTOT erhielten, profitierten Patienten, die LTOT erhielten, mit einer signifikanten Verbesserung der 6MWD von > 40 m über den Studienzeitraum.Hypoxämie bei PAH ist üblicherweise mit einem Ventilations-Perfusions-Missverhältnis, verringerter gemischtvenöser Sauerstoffsättigung, verringerter Diffusionskapazität, Shunts, angeborener Herzinsuffizienz und Lebererkrankungen verbunden 14. Es fehlen verlässliche Daten zur LTOT bei PAH und CTEPH 1. Basierend auf den Belegen aus früheren COPD-Studien wird die O2 - Therapie in den aktuellen Leitlinien als Klasse I Level C empfohlen, wenn der arterielle O2-Partialdruck in Ruhe < 60 mmHg beträgt 1. Patienten mit PAH/CTEPH und Hypoxämie während der Belastung profitieren von einer standardisierten O2- Substitution mit niedrigem Flow in Ruhe hinsichtlich der körperlichen Leistungsfähigkeit (6MWD), der Lebensqualität und der Funktionsklasse 8. Andererseits profitierten die meisten Patienten mit Eisenmenger-Syndrom nicht von der O2 - Gabe, was höchstwahrscheinlich am intrakardialen Shunt liegt , der keine Erhöhung der SpO2 zuließ 5. Die Wirkungen der O2-Therapie bleiben jedoch widersprüchlich .Da Sauerstoff als starker pulmonaler Vasodilatator wirkt 14 , könnten weitere Behandlungsvorteile in einer Verbesserung der Muskelökonomie und -kraft durch erhöhte Sauerstoffversorgung liegen.In der vorliegenden Studie führte LTOT zu einer signifikanten Verbesserung der 6MWD unabhängig von der O2 - Substitution während des Belastungstests. Eine signifikante Verbesserung konnte sowohl bei allen Patienten, die O2 erhielten (intraindividueller Vergleich), als auch bei der Interventions- vs. Kontrollgruppe für 6MWD ohne und mit O2 beobachtet werden . Der intraindividuelle Vergleich mit der O2 - Gabe während der 6MWD zeigte eine Verbesserung im Trend, die möglicherweise durch die geringe Stichprobengröße oder die zusätzliche Schwierigkeit, während des Tests ein Sauerstoffgerät zu tragen oder zu ziehen, verursacht wurde. Im Vergleich zu früheren Studien mit PH-Patienten verbesserte sich die FC im Verlauf der Studie nicht. Es gab nur eine Tendenz hinsichtlich der Verbesserung der Skalen zur körperlichen Funktionsfähigkeit im QoL-Fragebogen. Die Ergebnisse dieser Studie unterstützen die langfristige O2 - Substitution bei Patienten mit PAH und leichter Hypoxämie in Ruhe und/oder während der Belastung. Eine Verbesserung des Behandlungsstandards durch Optimierung der O2 - Substitution durch die Krankenkassen ist gerechtfertigt.In diese Studie wurden nur Patienten mit leichter Hypoxie in Ruhe und während des Trainings einbezogen, da die Einbeziehung von Patienten mit schwerer Entsättigung in eine randomisierte, kontrollierte Studie mit der Möglichkeit einer 12-wöchigen Verzögerung der O2 - Supplementierung innerhalb der Kontrollgruppe unethisch erscheinen würde. Dies könnte die Wirkung von LTOT beeinflusst haben, da die Hypoxie nur leicht war.In unserer Studie verstarben zwei Patienten, einer an einer schweren SARS-CoV2 - assoziierten Lungenentzündung im LTOT-Arm und einer aufgrund einer Niereninsuffizienz, die in der Kontrollgruppe zu einer Rechtsherzinsuffizienz führte. Frühere Studien 2 , 15 zeigten eine signifikante Verbesserung der Hämodynamik, insbesondere des PVR nach akuter Exposition mit O2 bei Patienten mit PAH/CTEPH. In dieser Studie wurden die Untersuchungen während der RHC ohne O2 durchgeführt, um die langfristige Wirkung von O2 zu messen und nicht die akute Wirkung, die zuvor beschrieben wurde 15 , 16. Es gab keine signifikante Änderung der hämodynamischen Parameter in der Intention-to-Treat-Gruppe, obwohl es in der Interventionsgruppe bei der Per-Protokoll-Bewertung eine signifikante Verbesserung von mPAP ( p = 0,020), sPAP ( p = 0,019) und der Herzfrequenz ( p = 0,055) gab.Darüber hinaus wurden keine signifikanten Veränderungen bei echokardiografischen, WHO FC-, PFT- und Laborparametern (z. B. NTproBNP) beobachtet. Daten zur Lebensqualität deuten auf einen potenziellen Nutzen in Bezug auf Lebensqualitätsskalen hin, die mit körperlichen Funktionen in Zusammenhang stehen. Die Auswirkungen von LTOT auf klinische Parameter sollten in zukünftigen Studien mit randomisierten, kontrollierten Studien größeren Umfangs untersucht werden.Zu den Stärken dieser Studie gehört das randomisierte, kontrollierte Studiendesign mit Verblindung der Prüfer des primären Endpunkts. Die Durchführung einer monozentrischen klinischen Studie wies mehrere Einschränkungen auf. Da leichte Hypoxämie bei Patienten mit PAH und CTEPH selten auftritt, gab es Rekrutierungsschwierigkeiten. Darüber hinaus wurde die Studie während der SARS-CoV- 2- Pandemie durchgeführt, was zu einem Rekrutierungsstopp über einen längeren Zeitraum führte und zu einer Änderung mit Verringerung der rekrutierten Patienten und der statistischen Aussagekraft führte, da die Studie in einem einzigen Zentrum durchgeführt wurde. Darüber hinaus wurde CPET zur Bewertung der O2 - Aufnahme aus den Studienbewertungen bei diesen Patienten entfernt, was für die Interpretation der LTOT-Effekte wünschenswert gewesen wäre. Die Patienten wurden während der Studie nicht verblindet, was zu verzerrten Ergebnissen und einem vorzeitigen Abbruch im Arm ohne O2 geführt haben könnte ( Abb. 1 ). Darüber hinaus lagen Wirksamkeitsdaten nicht von allen Patienten vor, was durch doppelte Bewertungen im Fall des 6MWD mit und ohne O2-Zufuhr verursacht worden sein könnte . Darüber hinaus war die Studie nicht darauf ausgelegt, signifikante Änderungen anderer klinischer Parameter zu erkennen. Aufgrund der geringen Stichprobengröße wurde der Effekt der LTOT bei allen Patienten mit präkapillärer PH ohne Differenzierung der Subtypen analysiert, was keine Rückschlüsse auf unterschiedliche Effektstärken zulässt. Daher sollte der klinische Effekt der LTOT in größeren klinischen Studien untersucht werden. Weitere Studien sind erforderlich, um den Effekt in verschiedenen diagnostischen Untergruppen zu unterscheiden und die Wirkungsweisen bei diesen Patienten weiter zu erarbeiten. Aufgrund der geringen Stichprobengröße wurde der Effekt der LTOT bei allen Patienten mit präkapillärer PH ohne Differenzierung der Subtypen analysiert, was keine Rückschlüsse auf unterschiedliche Effektstärken zulässt.Diese Studie unterstreicht die Bedeutung der LTOT hinsichtlich der körperlichen Leistungsfähigkeit von Patienten mit PAH und CTEPH. Unabhängig von der akuten Substitution zeigte sich sowohl bei allen Patienten, die LTOT erhielten, als auch in der LTOT-vs.-Kontrollgruppe eine statistisch signifikante und klinisch relevante Verbesserung der 6MWD. Die Auswirkungen der LTOT auf Lebensqualität, Hämodynamik, echokardiografische und Laborparameter sollten in weiteren, groß angelegten Studien untersucht werden.
OMNIA TEMPUS HABENT
Diagnose IPAH im Februar 2013, in Behandlung bei OA Dr. Ulrich Krüger, jetzt Dr. Fischer Herzzentrum Duisburg, Medikamente: Sildenafil, Bosentan jetzt Macitentan, Subkutane Treprostinilpumpe, seit Januar 2024 getunnelter ZVK mit externer Pumpe (Groshongkatheter), 24/7 Sauerstoff, Marcumar, Diuretika
Bitte Anmelden oder Registrieren um der Konversation beizutreten.
