- Beiträge: 1755
Sidebar
Systemische Sklerose, bealstungsinduzierte PH
13 Aug 2024 12:45 #2173
von danny
OMNIA TEMPUS HABENT
Diagnose IPAH im Februar 2013, in Behandlung bei OA Dr. Ulrich Krüger, jetzt Dr. Fischer Herzzentrum Duisburg, Medikamente: Sildenafil, Bosentan jetzt Macitentan, Subkutane Treprostinilpumpe, seit Januar 2024 getunnelter ZVK mit externer Pumpe (Groshongkatheter), 24/7 Sauerstoff, Marcumar, Diuretika
Systemische Sklerose, bealstungsinduzierte PH wurde erstellt von danny
www.nature.com/articles/s41598-024-63823-0
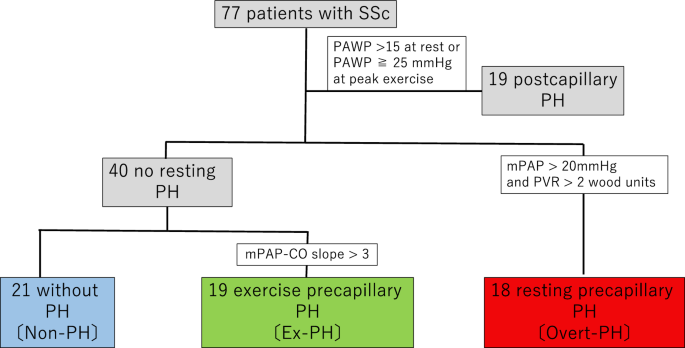 Flussdiagramm von Patienten mit SSc, die sich einem kardiopulmonalen Belastungstest mit Rechtsherzkatheterisierung unterzogen haben. CO, Herzleistung; ex-PH, pulmonale Hypertonie bei Belastung, mPAP, mittlerer pulmonalarterieller Druck; PAWP, pulmonalarterieller Verschlussdruck; PH, pulmonale Hypertonie; PVR, pulmonaler Gefäßwiderstand; SSc, systemische Sklerose.
Gemäß der Definition in den ESC-Leitlinien von 2022 wurden 21 der Patienten in die Gruppe ohne PH, 19 in die Gruppe mit ehemaliger PH und 18 in die Gruppe mit manifester PH aufgenommen. Einer früheren Definition aus dem Jahr 2015
27
zufolge gab es 47 Patienten ohne PH (mittlerer PAP < 25 mmHg), darunter 15 mit grenzwertiger PH (mittlerer PAP: 21–24 mmHg). Von diesen 15 Patienten wurden 7 (darunter 4 mit mittlerer PAP/CO-Steigung > 3 mmHg/l/min) gemäß der Definition von 2022 in die Gruppe mit manifester PH umklassifiziert.Die Basismerkmale der Gruppen ohne PH, ehemalige PH und offene PH, definiert nach der Definition von 2022, sind in Tabelle
1
zusammengefasst . Die Gruppen unterschieden sich nicht signifikant hinsichtlich Alter, Hämoglobin- und BNP-Konzentrationen, Komorbiditäten, Lungenfunktion (mit Ausnahme des prognostizierten DLCO-Prozentsatzes) oder 6-Minuten-Gehstrecke (6MWD) (Abb.
2
A,
Flussdiagramm von Patienten mit SSc, die sich einem kardiopulmonalen Belastungstest mit Rechtsherzkatheterisierung unterzogen haben. CO, Herzleistung; ex-PH, pulmonale Hypertonie bei Belastung, mPAP, mittlerer pulmonalarterieller Druck; PAWP, pulmonalarterieller Verschlussdruck; PH, pulmonale Hypertonie; PVR, pulmonaler Gefäßwiderstand; SSc, systemische Sklerose.
Gemäß der Definition in den ESC-Leitlinien von 2022 wurden 21 der Patienten in die Gruppe ohne PH, 19 in die Gruppe mit ehemaliger PH und 18 in die Gruppe mit manifester PH aufgenommen. Einer früheren Definition aus dem Jahr 2015
27
zufolge gab es 47 Patienten ohne PH (mittlerer PAP < 25 mmHg), darunter 15 mit grenzwertiger PH (mittlerer PAP: 21–24 mmHg). Von diesen 15 Patienten wurden 7 (darunter 4 mit mittlerer PAP/CO-Steigung > 3 mmHg/l/min) gemäß der Definition von 2022 in die Gruppe mit manifester PH umklassifiziert.Die Basismerkmale der Gruppen ohne PH, ehemalige PH und offene PH, definiert nach der Definition von 2022, sind in Tabelle
1
zusammengefasst . Die Gruppen unterschieden sich nicht signifikant hinsichtlich Alter, Hämoglobin- und BNP-Konzentrationen, Komorbiditäten, Lungenfunktion (mit Ausnahme des prognostizierten DLCO-Prozentsatzes) oder 6-Minuten-Gehstrecke (6MWD) (Abb.
2
A,  .Tabelle 1: Ausgangsmerkmale der eingeschlossenen Patienten.
Abbildung 2
.Tabelle 1: Ausgangsmerkmale der eingeschlossenen Patienten.
Abbildung 2
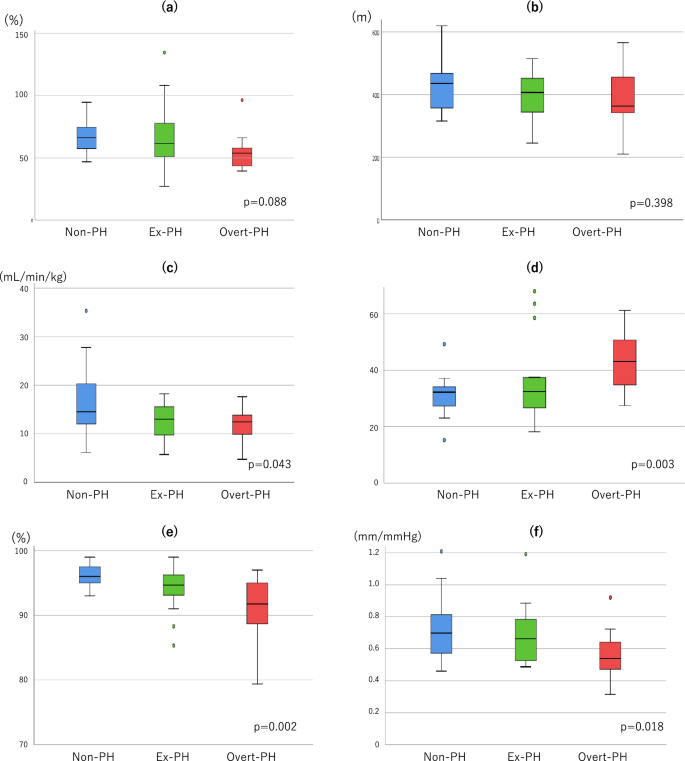 Klinische Parameter in verschiedenen hämodynamischen Untergruppen: ( a ) Diffusionskapazität der Lunge für Kohlenmonoxid in Abhängigkeit vom Alveolarvolumen (DLCO/VA %vorhergesagt), ( b ) 6-Minuten-Gehstrecke, ( c ) maximaler Sauerstoffverbrauch (VO2 ) , ( d ) Minutenventilation (VE) vs. maximale Kohlendioxidabgabe (VCO2 ) -Steigung, ( e ) Sauerstoffsättigung im arteriellen Blut (SaO2 ) bei maximaler Belastung, ( f ) Verhältnis systolische Exkursion der Trikuspidalebene (TAPSE) zu systolischem pulmonalarteriellem Druck (sPAP). Balken bezeichnen Mediane, Kästen bezeichnen Interquartilsbereiche, Whisker bezeichnen Bereiche ohne statistische Ausreißer (•) (> 1,5 Kästchenlängen vom 25. oder 75. Perzentil).
Patienten in den Gruppen mit offener und ehemaliger PH wiesen eine niedrigere Ruhesauerstoffsättigung (O 2 ) im arteriellen Blut (SaO 2 ) auf als Patienten in der Gruppe ohne PH (Nicht-PH vs. ehemalige PH vs. offene PH = 97 % [96 %, 98 %] vs. 95 % [95 %, 97 %] vs. 95 % [93 %, 96 %], p = 0,001).Hämodynamische Parameter bei körperlicher BelastungDie Ergebnisse der kardiopulmonalen Belastungstests (CPX) mit RHC in Ruhe (nach Beinheben) und Spitzenwert in jeder Gruppe sind in Tabelle
2
zusammengefasst . Bei den CPX-Parametern unterschieden sich der maximale O2 - Verbrauch (Spitzen-VO2 ; nicht-PH vs. ex-PH vs. offenes PH = 14,5 [12,0, 20,3] vs. 13,0 [9,8, 15,6] vs. 12,5 [10,1, 13,7] ml/kg/min, p = 0,043) und die Steigung zwischen Minutenventilation (VE) und Kohlendioxidausstoß (VCO2 ) (nicht-PH vs. ex-PH vs. offenes PH = 32,2 [27,3, 34,1] vs. 32,4 [26,7, 37,4] vs. 43,0 [34,8, 50,7], p = 0,003) signifikant zwischen den drei Gruppen (Abb.
2
C,D). Auch die SaO 2 bei maximaler Belastung unterschied sich signifikant zwischen den drei Gruppen (ohne PH vs. ohne PH vs. ohne PH = 96 % [95 %, 98 %] vs. 95 % [93 %, 96 %] vs. 92 % [89 %, 95 %], p = 0,002) (Abb.
2
E). Unter den Belastungsparametern lagen die maximalen VO 2 -, VE- vs. VCO 2 -Steigung und die SaO 2 bei maximaler Belastung während ohne PH zwischen denen mit und ohne PH.Tabelle 2 Hämodynamische Parameter in Ruhe (nach Beinheben) und bei maximaler Belastung.
Echokardiographische ParameterDie echokardiografischen Parameter der Gruppen sind in Tabelle
3
zusammengefasst . Unter den echokardiografischen Parametern war das Verhältnis TASPE/systolischer PAP (sPAP) zwischen den drei Gruppen signifikant unterschiedlich (keine PH vs. ehemalige PH vs. offene PH = 0,73 ± 0,20 vs. 0,69 ± 0,19 vs. 0,55 ± 0,15 mm/mmHg, p = 0,018) (Abb.
2
F). Die anderen Parameter, die die Funktion des rechten Ventrikels (RV) darstellen, unterschieden sich zwischen den Gruppen nicht signifikant.Tabelle 3 Echokardiographische Parameter.
DiskussionWir haben die Auswirkungen und Merkmale der Belastungs-PH im Kontext der neuen Definition erläutert. Die meisten Patienten, bei denen nach der alten Definition eine grenzwertige PH diagnostiziert worden wäre, hatten eine ehemalige PH und wurden nach der neuen Definition als offene PH eingestuft. Basierend auf den Ergebnissen des 6-Minuten-Gehtests (6MWT) und CPX lag die Belastungstoleranz in der Gruppe der ehemaligen PH zwischen denen der Gruppen ohne PH und offener PH. Darüber hinaus lag das Verhältnis der systolischen Exkursion der Trikuspidalebene (TAPSE)/sPAP bei der Echokardiographie, ein Index für die RV-pulmonalarterielle Kopplung, in der Gruppe der ehemaligen PH ebenfalls zwischen den Werten. Belastungstests mit RHC sind für die Diagnose einer ehemaligen PH erforderlich, und Bewertungen mit anderen nichtinvasiven Tests müssen noch entwickelt werden. Die Überwachung und Bewertung dieser Parameter kann zur Früherkennung und Behandlung von PH bei Patienten mit SSc beitragen, was ihre klinischen Ergebnisse und ihre Lebensqualität verbessern könnte. Weitere Forschung ist erforderlich, um diese Ergebnisse zu validieren und ihre klinischen Auswirkungen in größeren Patientenkohorten zu untersuchen.BelastungstoleranzIm Zusammenhang mit SSc ist CPX ein wertvolles nicht-invasives Instrument zur Erkennung von PH. In einem früheren Bericht war ein Spitzen-VO2 von 18,7 ml/kg/min oder höher wirksam, um SSc-PH auszuschließen, mit einem hohen negativen Vorhersagewert
28
. In ähnlicher Weise wurden in unserer Studie Belastungstoleranzindikatoren wie 6MWD und Spitzen-VO2 schrittweise von einem Nicht-PH-Zustand zu Ex-PH und offenkundiger PH gesenkt.Die Belastungsbelastbarkeit von Patienten mit SSc wird jedoch von mehreren Faktoren beeinflusst und spiegelt nicht allein die Hämodynamik wider
19.
In unserer aktuellen Studie hatten sogar Patienten mit SSc ohne PH eine 6MWD von 436 m und einen maximalen VO2 von 14,5 ml/kg/min, was der Kategorie „mittleres Risiko“ in der umfassenden Risikobewertung entspricht
13.
Wichtig ist, dass die Belastungsbelastbarkeit bei Patienten mit SSc, die überwiegend älter sind, im Allgemeinen geringer ist als bei Patienten mit anderen Formen von PH. Es ist allgemein anerkannt, dass SSc als systemische Erkrankung aufgrund peripherer/muskulärer Einschränkungen und einer beeinträchtigten Sauerstoffextraktion des Gewebes zu einer verringerten körperlichen Belastbarkeit führt
19
,
20.
Anders als der maximale VO2 , der ein Maß für die maximale Belastung ist, ist die 6MWD ein Maß für die submaximale Belastung und wird durch multifaktorielle Belastungsintoleranz, wie z. B. periphere Effekte, beeinflusst, was ein Grund für das Fehlen statistisch signifikanter Unterschiede bei der 6MWD zwischen den Gruppen in unserer Studie sein könnte.Die erhöhte VE vs. VCO2 - Steigung in unserer Studie weist auf eine anormale Ventilations-/Perfusionsanpassung und eine erhöhte Totraumventilation hin, die beide mit einer pulmonalvaskulären Funktionsstörung und einem beeinträchtigten Gasaustausch verbunden sind
29.
Frühere Berichte zeigen auch, dass Indikatoren für ventilatorische Ineffizienz wie die VE vs. VCO2- Steigung hilfreich sind, um PH bei SSc festzustellen, und unsere Ergebnisse positionieren ex-PH in ähnlicher Weise zwischen nicht-PH und manifester PH
28.
Anders als die Spitzen-VO2 entspricht die VE vs. VCO2 - Steigung bei ex-PH der Kategorie „niedriges Risiko“ in den Richtlinien zur PH-Risikoklassifizierung
13.
Da die VE vs. VCO2 - Steigung sogar bei submaximaler Anstrengung ausgewertet werden kann, ermöglicht sie möglicherweise eine genauere Einschätzung der Risikokategorie als 6MWD und die Spitzen-VO2 , die bei SSc empfindlich auf Dekonditionierung reagieren.TAPSE/sPAP-VerhältnisDer invasive Charakter von Belastungstests mit RHC stellt eine Herausforderung dar, da nur begrenzte Einrichtungen zur Durchführung des Tests zur Verfügung stehen. Im Gegensatz dazu ist die Echokardiographie ein nichtinvasives und effektives Screening-Tool.In den aktuellen ESC/ERS-Leitlinien für PH haben sich die festgelegten Grenzwerte für das PH-Screening und die wichtigsten echokardiografischen Parameter nicht wesentlich geändert. Allerdings wurde ein neuer Indikator für PH, das TAPSE/sPAP-Verhältnis, eingeführt
13.
Dieses Verhältnis kombiniert Messungen der RV-Funktion und pulmonalarteriellen Indizes, die leicht mittels Standard-Echokardiographie ermittelt werden können, und dient zur Schätzung der RV-pulmonalarteriellen Kopplung
30.
Bei PH erhöht die fortschreitende Umgestaltung der Lungengefäße die Belastung des sich zusammenziehenden RV und verändert somit die RV-pulmonalarterielle Kopplung. Basierend auf einer Kohortenstudie wurde ein Grenzwert des TAPSE/sPAP-Verhältnisses für das PH-Screening vorgeschlagen
31
, was zu seiner Aufnahme als Screening-Indikator in die aktualisierten Leitlinien führte. Neuere Studien haben seine Nützlichkeit bei der Risikostratifizierung und Prognose von Patienten mit PH, einschließlich Patienten mit SSc, bewiesen
32
,
33
. In der SSc EUSTAR-Kohorte wurde ein TAPSE/sPAP-Verhältnis < 0,55 mm/mmHg als Risikofaktor für PH identifiziert
34
.In unserer Studie konnte das TAPSE/sPAP-Verhältnis effektiv zwischen ehemaliger PH und nicht-PH sowie offenkundiger PH unterscheiden. Dies deutet auf sein Potenzial als Marker zur Früherkennung von SSc-PH hin. In unserer Kohorte betrug das TAPSE/sPAP-Verhältnis 0,66 mm/mmHg für ehemalige PH im Vergleich zu 0,54 mm/mmHg für offenkundige PH. Darüber hinaus korreliert das TAPSE/sPAP-Verhältnis bei SSc Berichten zufolge mit dem VO2-Spitzenwert und der VE-vs.-VCO2- Steigung , Parameter, die aus CPX abgeleitet wurden, was unsere Ergebnisse stützt, dass CPX-Parameter und das TAPSE/sPAP-Verhältnis mit der hämodynamischen Schwere assoziiert sind
35
.Diese Studie unterlag mehreren Limitationen. Es handelte sich um eine retrospektive, monozentrische Studie mit einer relativ kleinen Stichprobe; daher war die statistische Aussagekraft möglicherweise nicht ausreichend, um negative Ergebnisse zu erkennen. Die Studienpopulation umfasste keine Patienten mit offener oder okkulter diastolischer Dysfunktion des linken Ventrikels. Zudem konnten sich einige Patienten mit SSc aufgrund von orthopädischen Problemen, Sarkopenie und anderen Faktoren keinem Belastungstest unterziehen, was zu ihrem Ausschluss von der Studie führte. Unsere Kohorte bestand ausschließlich aus Japanern und älteren und überwiegend weiblichen Patienten; daher sind die Ergebnisse dieser Studie möglicherweise nicht auf jüngere Erwachsene oder Männer übertragbar. Das Alter ist als wichtiger Störfaktor für die pulmonalvaskuläre Reaktion während der Belastung und die Belastungstoleranz, wie z. B. maximale VO 2 -Konzentration und 6MWD, bekannt.Die Definition der Belastungs-PH ist etabliert und ihr Zusammenhang mit einer schlechten Prognose in der Bevölkerung, einschließlich Patienten mit SSc, ist bekannt
23
,
36
,
37
. Die prognostischen Auswirkungen der aktualisierten Definition, bei der grenzwertige PH (mittlerer PAP: 21–24 mmHg) nun als manifeste PH eingestuft wird, bleiben jedoch unklar. Die Beurteilung ihrer prognostischen Auswirkungen erfordert eine langfristige Beobachtung und weitere Forschung.Zusammenfassend kann festgehalten werden, dass PH bei körperlicher Belastung bei Patienten mit SSc gemäß den neuen Leitliniendefinitionen einen Zwischenzustand zwischen keiner PH und manifester PH darstellen kann.MethodenStudienteilnehmerIn dieser retrospektiven Querschnittsstudie untersuchten wir aufeinanderfolgende Patienten mit SSc, die bei Anstrengung Dyspnoe aufwiesen, aufgrund einer vermuteten oder bestätigten PH untersucht wurden und die von 2013 bis 2022 in unserem Krankenhaus einer CPX mit RHC unterzogen wurden. Die Definitionen von SSc basierten auf den Diagnosekriterien des American College of Rheumatology
38
.Diese Studie wurde vom Komitee für klinische Studien und Ethik der Kyorin University School of Medicine genehmigt. Die Ziele und Risiken der Studie wurden den Patienten erklärt, die vor der Teilnahme ihre Einwilligung erteilten. Alle Methoden wurden gemäß den relevanten Richtlinien und Vorschriften durchgeführt.RHC und CPXDie RHC wurde mit einem 6-F, doppellumigen, mit Ballon versehenen, flussgesteuerten Swan-Ganz-Katheter (Harmac Medical Products, Inc., Buffalo, NY, USA) über einen transjugulären Zugang durchgeführt, wie bereits beschrieben
39
. Die hämodynamischen Basisdaten wurden aufgezeichnet und der Null-Referenzwert (Brustmitte) wurde zu Beginn der Druckmessung angepasst. Die Messungen wurden am Ende normaler Ausatmungen bei Patienten in Rückenlage durchgeführt, um den rechtsventrikulären Druck, den mittleren PAP, den sPAP, den diastolischen PAP und den PAWP zu bestimmen.Eine inkrementelle, symptombegrenzte CPX wurde mit Patienten in Rückenlage unter Verwendung eines Fahrradergometers mit elektromagnetischer Bremse (Nuclear Imaging Table with Angio Ergometer; Lode BV, Groningen, Niederlande) und des Rampenprotokolls durchgeführt. Der Test umfasste eine 3-minütige Ruhephase, gefolgt von einem 3-minütigen Aufwärmen bei einer Ergometereinstellung von 10 W (60 U/min) und einem Test mit einer Erhöhung der Trainingsbelastung um 1 W alle 6 s (insgesamt 10 W/min). Während der Belastung wurden VO2 , VCO2 und VE mithilfe eines Stoffwechselwagens (Cpex-1; Inter Reha Co. Ltd., Tokio, Japan) gemessen. Der maximale VO2 wurde als Durchschnittswert der letzten 30 s der Belastung berechnet. Die Steigung von VE vs. VCO2 wurde vom Beginn der inkrementellen Belastung bis zum respiratorischen Kompensationspunkt mithilfe einer linearen Regression nach der Methode der kleinsten Quadrate berechnet.Herzfrequenz, direkt in der Arteria radialis aufgezeichneter arterieller Blutdruck und Elektrokardiogramm wurden während des Tests kontinuierlich überwacht. PAP und PAWP im RHC wurden jede Minute gemessen. Wir verwendeten den gemittelten mittleren PAP und PAWP über mehrere Sekunden lange Zeiträume anstelle endexspiratorischer Messungen während der Belastung. SaO 2 und die Pulmonalarterie (SvO 2 ) wurden in Ruhe sowie während des Aufwärmens, bei submaximaler und maximaler Belastung gemessen. CO wurde mit der Fick-Methode unter Verwendung der folgenden Formel bestimmt: CO (l/min) = VO 2 /[1,34 × Hämoglobinkonzentration (Hb) × (SaO 2 − SvO 2 )]. Die Differenz des arteriellen gemischtvenösen Sauerstoffgehalts wurde wie folgt berechnet: 13,4 × Hb × (SaO 2 − SvO 2 )/1000. Der pulmonalvaskuläre Widerstand (PVR) und die pulmonalarterielle Compliance (PAC) wurden wie folgt berechnet: PVR (Wood-Einheiten) = (mittlerer PAP – PAWP)/CO und PAC = Schlagvolumen/Pulsdruck. Die mittlere PAP/CO-Steigung wurde aus Mehrpunktdiagrammen des mittleren PAP und CO unter Verwendung einer linearen Regression nach der Methode der kleinsten Quadrate berechnet
40
.Der 6MWT wurde gemäß den Richtlinien der American Thoracic Society ohne zusätzliches O2 einen Tag vor RHC
41
durchgeführt .EchokardiographieInnerhalb von 3 Monaten nach der RHC wurde beim Patienten im Ruhezustand ein transthorakales Doppler-Echokardiogramm durchgeführt und auf einem Ultraschallsystem von Artida (Toshiba, Tokio, Japan) oder EPIQ (Philips Healthcare, Cambridge, MA, USA) digital gespeichert. Die linksventrikuläre Ejektionsfraktion wurde mithilfe der Simpson-Biplan-Methode im apikalen Vier- und Zweikammerblick berechnet. Das linke Vorhofvolumen wurde auf die gleiche Weise gemessen und nach der Körperoberfläche indiziert. Der Mitralklappeneinfluss wurde im apikalen Vierkammerblick beurteilt, wobei das gepulste Doppler-Probenvolumen während der Diastole an den Spitzen der Mitralklappensegel platziert wurde; dementsprechend wurden die frühen (E) und späten diastolischen Spitzengeschwindigkeiten des Mitralklappeneinflusses und die Verzögerungszeit der E-Welle gemessen. Die Mitralringbewegung wurde mithilfe der gepulsten Gewebe-Doppler-Bildgebung beurteilt, wobei das Probenvolumen im Septum (e'-Septum) platziert wurde. Anschließend wurde das E/e'-Verhältnis berechnet. Die Spitzengeschwindigkeit der Trikuspidalinsuffizienz und der Durchmesser der unteren Hohlvene (Schätzung des rechten Vorhofdrucks) wurden verwendet, um sPAP mithilfe der Bernoulli-Gleichung in Abwesenheit einer laminaren Trikuspidalinsuffizienz und/oder Pulmonalstenose zu berechnen. Die systolische RV-Funktion wurde durch Messung von TAPSE beurteilt. Anschließend wurde das TAPSE/sPAP-Verhältnis berechnet. Der enddiastolische RV-Bereich (RVEDarea) und der endsystolische RV-Bereich (RVESarea) wurden mittels manueller Planimetrie im apikalen Vierkammerblick beurteilt und die RV-fraktionelle Flächenänderung (RVFAC) wurde mithilfe der Formel RVFAC = [(RVEDarea-RVESarea)/RVEDarea] × 100 abgeleitet.Hämodynamische DefinitionenBasierend auf den ESC-Leitlinien von 2022
13
wurden Patienten mit SSc entsprechend ihrer Ruhe- und Belastungshämodynamik in drei verschiedene Gruppen eingeteilt: 1) manifeste PH (mittlerer PAP in Ruhe > 20 mmHg und PVR in Ruhe > 2 Wood-Einheiten; 2) Belastungs-PH (ex-PH, mittlere PAP/CO-Steigung > 3 mmHg/l/min); und 3) Gruppen ohne PH (ohne PH).Statistische AnalyseKontinuierliche Variablen werden als Mittelwert ± Standardabweichung oder Mediane (25. Quartil, 75. Quartil) dargestellt . Der Shapiro -Wilk-Test und Histogrammanalysen wurden durchgeführt, um die Datensätze auf Normalität zu prüfen. Vergleiche von mehr als zwei Gruppen wurden mit einer univariaten Varianzanalyse (mit dem Tukey-Post-hoc-Test) oder dem Kruskal-Wallis-Test (mit Dunns Post-hoc-Test) durchgeführt, je nachdem, was angebracht war. Kategoriale Variablen werden als Häufigkeiten (Prozentsätze) dargestellt und mit dem exakten Test nach Fisher oder dem χ 2 -Test nach Pearson verglichen. Die Analysen wurden mit SPSS Statistics für Windows (Version 26.0; IBM Corp., Armonk, NY, USA) durchgeführt.DatenverfügbarkeitAlle im Rahmen dieser Studie generierten oder analysierten Daten sind in diesem Artikel enthalten. Weitere Anfragen können an die entsprechenden Autoren gerichtet werden.
Klinische Parameter in verschiedenen hämodynamischen Untergruppen: ( a ) Diffusionskapazität der Lunge für Kohlenmonoxid in Abhängigkeit vom Alveolarvolumen (DLCO/VA %vorhergesagt), ( b ) 6-Minuten-Gehstrecke, ( c ) maximaler Sauerstoffverbrauch (VO2 ) , ( d ) Minutenventilation (VE) vs. maximale Kohlendioxidabgabe (VCO2 ) -Steigung, ( e ) Sauerstoffsättigung im arteriellen Blut (SaO2 ) bei maximaler Belastung, ( f ) Verhältnis systolische Exkursion der Trikuspidalebene (TAPSE) zu systolischem pulmonalarteriellem Druck (sPAP). Balken bezeichnen Mediane, Kästen bezeichnen Interquartilsbereiche, Whisker bezeichnen Bereiche ohne statistische Ausreißer (•) (> 1,5 Kästchenlängen vom 25. oder 75. Perzentil).
Patienten in den Gruppen mit offener und ehemaliger PH wiesen eine niedrigere Ruhesauerstoffsättigung (O 2 ) im arteriellen Blut (SaO 2 ) auf als Patienten in der Gruppe ohne PH (Nicht-PH vs. ehemalige PH vs. offene PH = 97 % [96 %, 98 %] vs. 95 % [95 %, 97 %] vs. 95 % [93 %, 96 %], p = 0,001).Hämodynamische Parameter bei körperlicher BelastungDie Ergebnisse der kardiopulmonalen Belastungstests (CPX) mit RHC in Ruhe (nach Beinheben) und Spitzenwert in jeder Gruppe sind in Tabelle
2
zusammengefasst . Bei den CPX-Parametern unterschieden sich der maximale O2 - Verbrauch (Spitzen-VO2 ; nicht-PH vs. ex-PH vs. offenes PH = 14,5 [12,0, 20,3] vs. 13,0 [9,8, 15,6] vs. 12,5 [10,1, 13,7] ml/kg/min, p = 0,043) und die Steigung zwischen Minutenventilation (VE) und Kohlendioxidausstoß (VCO2 ) (nicht-PH vs. ex-PH vs. offenes PH = 32,2 [27,3, 34,1] vs. 32,4 [26,7, 37,4] vs. 43,0 [34,8, 50,7], p = 0,003) signifikant zwischen den drei Gruppen (Abb.
2
C,D). Auch die SaO 2 bei maximaler Belastung unterschied sich signifikant zwischen den drei Gruppen (ohne PH vs. ohne PH vs. ohne PH = 96 % [95 %, 98 %] vs. 95 % [93 %, 96 %] vs. 92 % [89 %, 95 %], p = 0,002) (Abb.
2
E). Unter den Belastungsparametern lagen die maximalen VO 2 -, VE- vs. VCO 2 -Steigung und die SaO 2 bei maximaler Belastung während ohne PH zwischen denen mit und ohne PH.Tabelle 2 Hämodynamische Parameter in Ruhe (nach Beinheben) und bei maximaler Belastung.
Echokardiographische ParameterDie echokardiografischen Parameter der Gruppen sind in Tabelle
3
zusammengefasst . Unter den echokardiografischen Parametern war das Verhältnis TASPE/systolischer PAP (sPAP) zwischen den drei Gruppen signifikant unterschiedlich (keine PH vs. ehemalige PH vs. offene PH = 0,73 ± 0,20 vs. 0,69 ± 0,19 vs. 0,55 ± 0,15 mm/mmHg, p = 0,018) (Abb.
2
F). Die anderen Parameter, die die Funktion des rechten Ventrikels (RV) darstellen, unterschieden sich zwischen den Gruppen nicht signifikant.Tabelle 3 Echokardiographische Parameter.
DiskussionWir haben die Auswirkungen und Merkmale der Belastungs-PH im Kontext der neuen Definition erläutert. Die meisten Patienten, bei denen nach der alten Definition eine grenzwertige PH diagnostiziert worden wäre, hatten eine ehemalige PH und wurden nach der neuen Definition als offene PH eingestuft. Basierend auf den Ergebnissen des 6-Minuten-Gehtests (6MWT) und CPX lag die Belastungstoleranz in der Gruppe der ehemaligen PH zwischen denen der Gruppen ohne PH und offener PH. Darüber hinaus lag das Verhältnis der systolischen Exkursion der Trikuspidalebene (TAPSE)/sPAP bei der Echokardiographie, ein Index für die RV-pulmonalarterielle Kopplung, in der Gruppe der ehemaligen PH ebenfalls zwischen den Werten. Belastungstests mit RHC sind für die Diagnose einer ehemaligen PH erforderlich, und Bewertungen mit anderen nichtinvasiven Tests müssen noch entwickelt werden. Die Überwachung und Bewertung dieser Parameter kann zur Früherkennung und Behandlung von PH bei Patienten mit SSc beitragen, was ihre klinischen Ergebnisse und ihre Lebensqualität verbessern könnte. Weitere Forschung ist erforderlich, um diese Ergebnisse zu validieren und ihre klinischen Auswirkungen in größeren Patientenkohorten zu untersuchen.BelastungstoleranzIm Zusammenhang mit SSc ist CPX ein wertvolles nicht-invasives Instrument zur Erkennung von PH. In einem früheren Bericht war ein Spitzen-VO2 von 18,7 ml/kg/min oder höher wirksam, um SSc-PH auszuschließen, mit einem hohen negativen Vorhersagewert
28
. In ähnlicher Weise wurden in unserer Studie Belastungstoleranzindikatoren wie 6MWD und Spitzen-VO2 schrittweise von einem Nicht-PH-Zustand zu Ex-PH und offenkundiger PH gesenkt.Die Belastungsbelastbarkeit von Patienten mit SSc wird jedoch von mehreren Faktoren beeinflusst und spiegelt nicht allein die Hämodynamik wider
19.
In unserer aktuellen Studie hatten sogar Patienten mit SSc ohne PH eine 6MWD von 436 m und einen maximalen VO2 von 14,5 ml/kg/min, was der Kategorie „mittleres Risiko“ in der umfassenden Risikobewertung entspricht
13.
Wichtig ist, dass die Belastungsbelastbarkeit bei Patienten mit SSc, die überwiegend älter sind, im Allgemeinen geringer ist als bei Patienten mit anderen Formen von PH. Es ist allgemein anerkannt, dass SSc als systemische Erkrankung aufgrund peripherer/muskulärer Einschränkungen und einer beeinträchtigten Sauerstoffextraktion des Gewebes zu einer verringerten körperlichen Belastbarkeit führt
19
,
20.
Anders als der maximale VO2 , der ein Maß für die maximale Belastung ist, ist die 6MWD ein Maß für die submaximale Belastung und wird durch multifaktorielle Belastungsintoleranz, wie z. B. periphere Effekte, beeinflusst, was ein Grund für das Fehlen statistisch signifikanter Unterschiede bei der 6MWD zwischen den Gruppen in unserer Studie sein könnte.Die erhöhte VE vs. VCO2 - Steigung in unserer Studie weist auf eine anormale Ventilations-/Perfusionsanpassung und eine erhöhte Totraumventilation hin, die beide mit einer pulmonalvaskulären Funktionsstörung und einem beeinträchtigten Gasaustausch verbunden sind
29.
Frühere Berichte zeigen auch, dass Indikatoren für ventilatorische Ineffizienz wie die VE vs. VCO2- Steigung hilfreich sind, um PH bei SSc festzustellen, und unsere Ergebnisse positionieren ex-PH in ähnlicher Weise zwischen nicht-PH und manifester PH
28.
Anders als die Spitzen-VO2 entspricht die VE vs. VCO2 - Steigung bei ex-PH der Kategorie „niedriges Risiko“ in den Richtlinien zur PH-Risikoklassifizierung
13.
Da die VE vs. VCO2 - Steigung sogar bei submaximaler Anstrengung ausgewertet werden kann, ermöglicht sie möglicherweise eine genauere Einschätzung der Risikokategorie als 6MWD und die Spitzen-VO2 , die bei SSc empfindlich auf Dekonditionierung reagieren.TAPSE/sPAP-VerhältnisDer invasive Charakter von Belastungstests mit RHC stellt eine Herausforderung dar, da nur begrenzte Einrichtungen zur Durchführung des Tests zur Verfügung stehen. Im Gegensatz dazu ist die Echokardiographie ein nichtinvasives und effektives Screening-Tool.In den aktuellen ESC/ERS-Leitlinien für PH haben sich die festgelegten Grenzwerte für das PH-Screening und die wichtigsten echokardiografischen Parameter nicht wesentlich geändert. Allerdings wurde ein neuer Indikator für PH, das TAPSE/sPAP-Verhältnis, eingeführt
13.
Dieses Verhältnis kombiniert Messungen der RV-Funktion und pulmonalarteriellen Indizes, die leicht mittels Standard-Echokardiographie ermittelt werden können, und dient zur Schätzung der RV-pulmonalarteriellen Kopplung
30.
Bei PH erhöht die fortschreitende Umgestaltung der Lungengefäße die Belastung des sich zusammenziehenden RV und verändert somit die RV-pulmonalarterielle Kopplung. Basierend auf einer Kohortenstudie wurde ein Grenzwert des TAPSE/sPAP-Verhältnisses für das PH-Screening vorgeschlagen
31
, was zu seiner Aufnahme als Screening-Indikator in die aktualisierten Leitlinien führte. Neuere Studien haben seine Nützlichkeit bei der Risikostratifizierung und Prognose von Patienten mit PH, einschließlich Patienten mit SSc, bewiesen
32
,
33
. In der SSc EUSTAR-Kohorte wurde ein TAPSE/sPAP-Verhältnis < 0,55 mm/mmHg als Risikofaktor für PH identifiziert
34
.In unserer Studie konnte das TAPSE/sPAP-Verhältnis effektiv zwischen ehemaliger PH und nicht-PH sowie offenkundiger PH unterscheiden. Dies deutet auf sein Potenzial als Marker zur Früherkennung von SSc-PH hin. In unserer Kohorte betrug das TAPSE/sPAP-Verhältnis 0,66 mm/mmHg für ehemalige PH im Vergleich zu 0,54 mm/mmHg für offenkundige PH. Darüber hinaus korreliert das TAPSE/sPAP-Verhältnis bei SSc Berichten zufolge mit dem VO2-Spitzenwert und der VE-vs.-VCO2- Steigung , Parameter, die aus CPX abgeleitet wurden, was unsere Ergebnisse stützt, dass CPX-Parameter und das TAPSE/sPAP-Verhältnis mit der hämodynamischen Schwere assoziiert sind
35
.Diese Studie unterlag mehreren Limitationen. Es handelte sich um eine retrospektive, monozentrische Studie mit einer relativ kleinen Stichprobe; daher war die statistische Aussagekraft möglicherweise nicht ausreichend, um negative Ergebnisse zu erkennen. Die Studienpopulation umfasste keine Patienten mit offener oder okkulter diastolischer Dysfunktion des linken Ventrikels. Zudem konnten sich einige Patienten mit SSc aufgrund von orthopädischen Problemen, Sarkopenie und anderen Faktoren keinem Belastungstest unterziehen, was zu ihrem Ausschluss von der Studie führte. Unsere Kohorte bestand ausschließlich aus Japanern und älteren und überwiegend weiblichen Patienten; daher sind die Ergebnisse dieser Studie möglicherweise nicht auf jüngere Erwachsene oder Männer übertragbar. Das Alter ist als wichtiger Störfaktor für die pulmonalvaskuläre Reaktion während der Belastung und die Belastungstoleranz, wie z. B. maximale VO 2 -Konzentration und 6MWD, bekannt.Die Definition der Belastungs-PH ist etabliert und ihr Zusammenhang mit einer schlechten Prognose in der Bevölkerung, einschließlich Patienten mit SSc, ist bekannt
23
,
36
,
37
. Die prognostischen Auswirkungen der aktualisierten Definition, bei der grenzwertige PH (mittlerer PAP: 21–24 mmHg) nun als manifeste PH eingestuft wird, bleiben jedoch unklar. Die Beurteilung ihrer prognostischen Auswirkungen erfordert eine langfristige Beobachtung und weitere Forschung.Zusammenfassend kann festgehalten werden, dass PH bei körperlicher Belastung bei Patienten mit SSc gemäß den neuen Leitliniendefinitionen einen Zwischenzustand zwischen keiner PH und manifester PH darstellen kann.MethodenStudienteilnehmerIn dieser retrospektiven Querschnittsstudie untersuchten wir aufeinanderfolgende Patienten mit SSc, die bei Anstrengung Dyspnoe aufwiesen, aufgrund einer vermuteten oder bestätigten PH untersucht wurden und die von 2013 bis 2022 in unserem Krankenhaus einer CPX mit RHC unterzogen wurden. Die Definitionen von SSc basierten auf den Diagnosekriterien des American College of Rheumatology
38
.Diese Studie wurde vom Komitee für klinische Studien und Ethik der Kyorin University School of Medicine genehmigt. Die Ziele und Risiken der Studie wurden den Patienten erklärt, die vor der Teilnahme ihre Einwilligung erteilten. Alle Methoden wurden gemäß den relevanten Richtlinien und Vorschriften durchgeführt.RHC und CPXDie RHC wurde mit einem 6-F, doppellumigen, mit Ballon versehenen, flussgesteuerten Swan-Ganz-Katheter (Harmac Medical Products, Inc., Buffalo, NY, USA) über einen transjugulären Zugang durchgeführt, wie bereits beschrieben
39
. Die hämodynamischen Basisdaten wurden aufgezeichnet und der Null-Referenzwert (Brustmitte) wurde zu Beginn der Druckmessung angepasst. Die Messungen wurden am Ende normaler Ausatmungen bei Patienten in Rückenlage durchgeführt, um den rechtsventrikulären Druck, den mittleren PAP, den sPAP, den diastolischen PAP und den PAWP zu bestimmen.Eine inkrementelle, symptombegrenzte CPX wurde mit Patienten in Rückenlage unter Verwendung eines Fahrradergometers mit elektromagnetischer Bremse (Nuclear Imaging Table with Angio Ergometer; Lode BV, Groningen, Niederlande) und des Rampenprotokolls durchgeführt. Der Test umfasste eine 3-minütige Ruhephase, gefolgt von einem 3-minütigen Aufwärmen bei einer Ergometereinstellung von 10 W (60 U/min) und einem Test mit einer Erhöhung der Trainingsbelastung um 1 W alle 6 s (insgesamt 10 W/min). Während der Belastung wurden VO2 , VCO2 und VE mithilfe eines Stoffwechselwagens (Cpex-1; Inter Reha Co. Ltd., Tokio, Japan) gemessen. Der maximale VO2 wurde als Durchschnittswert der letzten 30 s der Belastung berechnet. Die Steigung von VE vs. VCO2 wurde vom Beginn der inkrementellen Belastung bis zum respiratorischen Kompensationspunkt mithilfe einer linearen Regression nach der Methode der kleinsten Quadrate berechnet.Herzfrequenz, direkt in der Arteria radialis aufgezeichneter arterieller Blutdruck und Elektrokardiogramm wurden während des Tests kontinuierlich überwacht. PAP und PAWP im RHC wurden jede Minute gemessen. Wir verwendeten den gemittelten mittleren PAP und PAWP über mehrere Sekunden lange Zeiträume anstelle endexspiratorischer Messungen während der Belastung. SaO 2 und die Pulmonalarterie (SvO 2 ) wurden in Ruhe sowie während des Aufwärmens, bei submaximaler und maximaler Belastung gemessen. CO wurde mit der Fick-Methode unter Verwendung der folgenden Formel bestimmt: CO (l/min) = VO 2 /[1,34 × Hämoglobinkonzentration (Hb) × (SaO 2 − SvO 2 )]. Die Differenz des arteriellen gemischtvenösen Sauerstoffgehalts wurde wie folgt berechnet: 13,4 × Hb × (SaO 2 − SvO 2 )/1000. Der pulmonalvaskuläre Widerstand (PVR) und die pulmonalarterielle Compliance (PAC) wurden wie folgt berechnet: PVR (Wood-Einheiten) = (mittlerer PAP – PAWP)/CO und PAC = Schlagvolumen/Pulsdruck. Die mittlere PAP/CO-Steigung wurde aus Mehrpunktdiagrammen des mittleren PAP und CO unter Verwendung einer linearen Regression nach der Methode der kleinsten Quadrate berechnet
40
.Der 6MWT wurde gemäß den Richtlinien der American Thoracic Society ohne zusätzliches O2 einen Tag vor RHC
41
durchgeführt .EchokardiographieInnerhalb von 3 Monaten nach der RHC wurde beim Patienten im Ruhezustand ein transthorakales Doppler-Echokardiogramm durchgeführt und auf einem Ultraschallsystem von Artida (Toshiba, Tokio, Japan) oder EPIQ (Philips Healthcare, Cambridge, MA, USA) digital gespeichert. Die linksventrikuläre Ejektionsfraktion wurde mithilfe der Simpson-Biplan-Methode im apikalen Vier- und Zweikammerblick berechnet. Das linke Vorhofvolumen wurde auf die gleiche Weise gemessen und nach der Körperoberfläche indiziert. Der Mitralklappeneinfluss wurde im apikalen Vierkammerblick beurteilt, wobei das gepulste Doppler-Probenvolumen während der Diastole an den Spitzen der Mitralklappensegel platziert wurde; dementsprechend wurden die frühen (E) und späten diastolischen Spitzengeschwindigkeiten des Mitralklappeneinflusses und die Verzögerungszeit der E-Welle gemessen. Die Mitralringbewegung wurde mithilfe der gepulsten Gewebe-Doppler-Bildgebung beurteilt, wobei das Probenvolumen im Septum (e'-Septum) platziert wurde. Anschließend wurde das E/e'-Verhältnis berechnet. Die Spitzengeschwindigkeit der Trikuspidalinsuffizienz und der Durchmesser der unteren Hohlvene (Schätzung des rechten Vorhofdrucks) wurden verwendet, um sPAP mithilfe der Bernoulli-Gleichung in Abwesenheit einer laminaren Trikuspidalinsuffizienz und/oder Pulmonalstenose zu berechnen. Die systolische RV-Funktion wurde durch Messung von TAPSE beurteilt. Anschließend wurde das TAPSE/sPAP-Verhältnis berechnet. Der enddiastolische RV-Bereich (RVEDarea) und der endsystolische RV-Bereich (RVESarea) wurden mittels manueller Planimetrie im apikalen Vierkammerblick beurteilt und die RV-fraktionelle Flächenänderung (RVFAC) wurde mithilfe der Formel RVFAC = [(RVEDarea-RVESarea)/RVEDarea] × 100 abgeleitet.Hämodynamische DefinitionenBasierend auf den ESC-Leitlinien von 2022
13
wurden Patienten mit SSc entsprechend ihrer Ruhe- und Belastungshämodynamik in drei verschiedene Gruppen eingeteilt: 1) manifeste PH (mittlerer PAP in Ruhe > 20 mmHg und PVR in Ruhe > 2 Wood-Einheiten; 2) Belastungs-PH (ex-PH, mittlere PAP/CO-Steigung > 3 mmHg/l/min); und 3) Gruppen ohne PH (ohne PH).Statistische AnalyseKontinuierliche Variablen werden als Mittelwert ± Standardabweichung oder Mediane (25. Quartil, 75. Quartil) dargestellt . Der Shapiro -Wilk-Test und Histogrammanalysen wurden durchgeführt, um die Datensätze auf Normalität zu prüfen. Vergleiche von mehr als zwei Gruppen wurden mit einer univariaten Varianzanalyse (mit dem Tukey-Post-hoc-Test) oder dem Kruskal-Wallis-Test (mit Dunns Post-hoc-Test) durchgeführt, je nachdem, was angebracht war. Kategoriale Variablen werden als Häufigkeiten (Prozentsätze) dargestellt und mit dem exakten Test nach Fisher oder dem χ 2 -Test nach Pearson verglichen. Die Analysen wurden mit SPSS Statistics für Windows (Version 26.0; IBM Corp., Armonk, NY, USA) durchgeführt.DatenverfügbarkeitAlle im Rahmen dieser Studie generierten oder analysierten Daten sind in diesem Artikel enthalten. Weitere Anfragen können an die entsprechenden Autoren gerichtet werden.
- Artikel
- Offener Zugang
- Veröffentlicht:11. Juni 2024
- Yu Kanazawa ,
- Ayumi Goda ,
- Takato Mohri ,
- Shinsuke Takeuchi ,
- Kaori Takeuchi ,
- Hanako Kikuchi ,
- Takumi Inami ,
- Kyoko Soejima &
- Takashi Kohno
- 552 Zugriffe
- MetrikenEinzelheiten


OMNIA TEMPUS HABENT
Diagnose IPAH im Februar 2013, in Behandlung bei OA Dr. Ulrich Krüger, jetzt Dr. Fischer Herzzentrum Duisburg, Medikamente: Sildenafil, Bosentan jetzt Macitentan, Subkutane Treprostinilpumpe, seit Januar 2024 getunnelter ZVK mit externer Pumpe (Groshongkatheter), 24/7 Sauerstoff, Marcumar, Diuretika
Bitte Anmelden oder Registrieren um der Konversation beizutreten.